- Quelques rappels d’épidémiologie
- L’infection à virus B
- Infection…
- Histoire de l’infection à VHB
- Situations à risque de réactivation virale
- Traitement des réactivations
- Interféron ? NON
- Analogues antiviraux ? OUI
- Prévention des réactivations
- Dépistage systématique +++
- Vaccination systématique si Ac anti HBc (-)
- Chez les patients Ag HBs (+) : traitement préemptif
- Ac Anti HBc + : surveillance par PCR
- En pratique :
Quelques rappels d’épidémiologie
Contrairement à ce que voudraient nous faire croire certains lobbyistes anti-vaccination et, plus tristement certains collègues, l’hépatite B est un enjeu de santé publique que ce soit au niveau mondial ou en France.
Dans le monde, on estime qu’un tiers de la population (soit 2 milliards de personnes) ont été en contact avec le virus,350 millions de personnes présenteraient une infection chronique. Le virus serait également responsable d’un million de mort par an (50% par cirrhose, 50 % cancer du foie).
En france, 0.7% de la population est infectée par le virus de l’hépatite B (Ag HBs +) et 8% de la population a été exposée au virus (Ac anti HBc +) soit près de 3.5 millions de personnes.
L’infection à virus B
On peut trouver dans le sérum :
- l’ADN du virus
- Ag HBe (la production d’anticorps anti-HBe signifiant l’arrêt de la réplication virale)
- Ag HBs (les anticorps anti-HBs sont protecteurs et leur présence signifie la guérison)
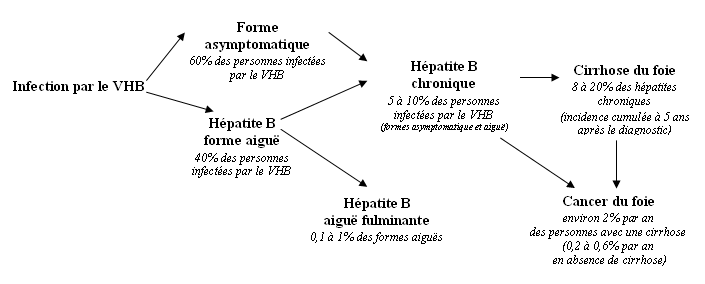
Infection…
En aigu :
- Hépatite aiguë (symptomatique) : 1/10 – fulminante 1% des formes symptomatiques
Puis…
- Guérison : 95% des adultes infectés (mais seulement 5% des enfants)
- Portage chronique : 0.68% (en France) : non ou peu réplicatif
- Ag HBs +
- Ac anti-HB (-) Ag HBe (-) Ac anti HBe +
- ADN viral B < 2000 UI/ml
- Transaminases normales
- Hépatite chronique
- Ag HBs +
- Ag HBe +
- ADN >2000
Histoire de l’infection à VHB
- Stade d’immunotolérance
- Charge virale importante
- Pas de nécrose hépatocytaire
- PAS DE MALADIE HEPATIQUE mais TRES CONTAGIEUX
- Durée de cette phase : 10 à 30 ans en cas de contamination à la naissance, quelques semaines/mois si contamination à l’âge adulte
- Hépatite chronique active
- Diminution de la réplication MAIS NECROSE (augmentation des ALAT)… fibrose… Cirrhose
- Décès par cirrhose, cancer (CHC : 2-5% par an)
- Les lésions hépatiques apparaissent à cette phase, sa durée en détermine leur importance
- Portage +/- réactivations
- Portage : diminution des transaminases
- fait suite à l’hépatite aiguë ou à une phase de réplication (hépatite chronique)
- 50% des patients présentent des réactivation
- la consultation auprès d’un hépatologue est indispensable même en l’absence d’un bilan hépatique peu perturbé
Piège : persistance du génome du VHB en l’absence d’antigène HBs (ADN « super enroulé »)
Situations à risque de réactivation virale
- Immunosuppression, chimiothérapies et immunothérapies
Attention aux corticoïdes !!! et au Rituximab
Tout malade ayant rencontré le VHB est à risque de réactivation.
| Ag HBs | Ac anti-HBs | Ac anti HBc | Risque de réactivation | Commentaire |
| + | – | + | 25-50% | Risque important et corrélé à la virémie (seuil 103-105) |
| – | – | + | 5-20% | Risque significatif |
| – | + | + | faible |
Le pic de transaminases est précédé par l’augmentation de la réplication virale…
Il faut surveiller le patient sur la PCR et non seulement sur le seul bilan hépatique.
Pendant la durée de l’immunosuppression, on observe également un décalage dans l’apparition des signes hépatiques biologiques. L’hépatite peut ne survenir qu’a la fin du traitement.
Chez des patients fragilisés, le risque de décès lié à l’hépatite peut aller jusqu’à 20%…
Traitement des réactivations
Interféron ? NON
car délai d’action et contre-indication en cas d’épisode aigu car peut augmenter la gravité de l’hépatite.
Analogues antiviraux ? OUI
- inhibiteurs de la polymérase virale
- Délai d’action : semaine
- Deux molécules : Tenofovir, Entecavir (la lamivudine ne doit pas être utilisée car trop de résistances et risques de résistances croisées avec les autres molécules)
- Problèmes de résistance (lamivudine : jusq »à 80% de résistance)
Prévention des réactivations
Dépistage systématique +++
- Ag HBs
- Ac anti-HBs
- Ac Anti-HBc
- Si Ag HBs + ou Ac anti HBc isolés : PCR
Vaccination systématique si Ac anti HBc (-)
A faire avant le traitement immunosuppresseur (en particulier avant le rituximab, sinon risque de ne pas développer d’immunité)
Chez les patients Ag HBs (+) : traitement préemptif
- Quelque soit la charge virale ! (risque de réactivation : 25-50%)
- Entecavir ou Tenofovir
- Durée du traitement : au moins un an après la fin du traitement immunosuppresseur
Ac Anti HBc + : surveillance par PCR
Traitement préemptif si PCR +
En pratique :
Les patients porteurs chroniques du VHB (Ag HBs +) recevant une chimiothérapie ou un traitement immunosuppresseur présent un risque important de réactivation virale, en particulier en cas de traitement par rituximab seul ou en association avec des corticoïdes.
- Tous les patients recevant ce type de traitement doivent être dépistées systématiquement avant traitement (Ag HBs et anticorps anti HBc)
- La vaccination contre le VHB doit être fortement recommandée aux patients séronégatifs
- Les patients Ag HBs + doivent recevoir un traitement préemptif (analogue nucléosidique) pendant toute la durée du traitement immunosuppresseur et les 12 mois suivants la fin de ce traitement et ce quelque soit la charge virale initiale (PCR)
- Les patients Ag HBs (-) mais Ac anti HBc (+) avec une charge virale indétectable doivent être suivis régulièrement par dosage des ALAT et PCR. Ils doivent être traités en cas de confirmation de réactivation virale AVANT augmentation des ALAT.
Chez les patients allogreffés, la prophylaxie est recommandée si le donneur n’est pas immunisé.
| Ag HBs |
Ac anti HBc |
Charge virale |
Risque de réactivation |
Conduite à tenir |
|
| + | + | + | 25-50% | Traitement préemptif | Tenofovir, Entecavir |
| – | + | – | 5-20% | Suivi par PCR + ALAT | Si charge virale augmente (réactivation) : traitement avant que le taux d’ALAT augmente |
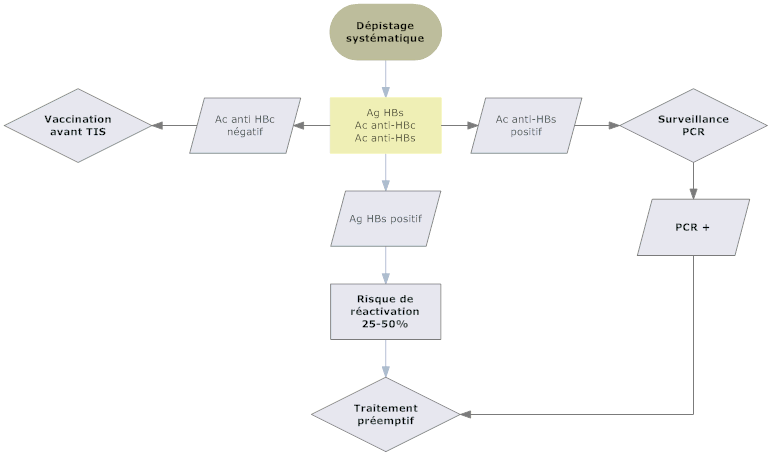
Légende : TIS : traitement immunosuppresseur
Référence : EASL Clinical Practice Guidelines : Management of chronic hepatitis B. Journal of Hepatology 50 (2009) 227-242